人工関節センター 医師の論文が The Journal of Arthroplasty に掲載されました!
このたび、当院 人工関節センター 松浦孝紀 副部長、福岡慎一 顧問、佐々木健陽 病院管理者、高岡邦夫 顧問による研究成果が、人工関節領域における世界的な専門誌「The Journal of Arthroplasty」に掲載されました(2025年、Vol.xxx, pp.1-7)

人工関節センターについて
人工関節置換手術が、累計 2,000例を超えました。(2024年8月)
2009年4月に開設させていただいた西宮人工関節センターですが、2024年8月8日にて2000例目を突破いたしました。
左:福岡慎一 部長(人工関節センター長) 右:松浦孝紀 副部長
2009年4月に開設させていただいた西宮人工関節センターですが、2024年8月に2000例目を達成したことは、広報誌「わたなべニュース9月号」でお知らせしました。
8月8日にはお盆休みを利用して近隣で開業されている整形外科の先生と内科の先生がそれぞれ両UKAをさせていただきました。
2000例目(右UKA)と2001例目(左UKA)は鍛治内科医院 院長の鍛治先生で、術後3ヶ月健診で両膝痛消失し8000歩以上歩いているとのことです。
鍛治先生は2000例目が自分であることを知らせると是非みんなで写真を撮って、記事にしてくださいとのことで今回、写真を掲載の上、記事にさせていただきました。

西宮人工関節センターの特徴
麻酔科を中心とした周術期管理チーム

西宮人工関節センターでは、手術中だけでなく術前から術後まで麻酔科が積極的に関わっており、 安全に手術を受けていただけます。
痛みや吐き気などの困ったことがあれば、 多職種の周術期管理チーム (術後疼痛管理チーム)が解決に向けてサポートしますのでご安心ください。
手術中の麻酔方法や、 術後の鎮痛方法について何か気になる点がありましたら、担当麻酔科医まで遠慮なくお尋ねください。
< 術後鎮痛法 >
当センターでは、以下のような術後鎮痛方法を組み合わせています。
術式や、ご本人の現在の状態や既往歴によって麻酔方法 術後鎮痛方法が異なるため、麻酔科診察の際に、個別に説明いたします。
○ カクテル注射
局所麻酔薬、鎮痛薬を関節周囲に注射することにより術後の痛みを軽減する効果が期待されます
○ 伝達麻酔 (神経ブロック)
手術部位に通じる神経の周りに局所麻酔薬を注射することで、術後の痛みを緩和する効果が期待されます。
超音波装置を用いて穿刺針の位置を確認しながら麻酔科が実施しています。
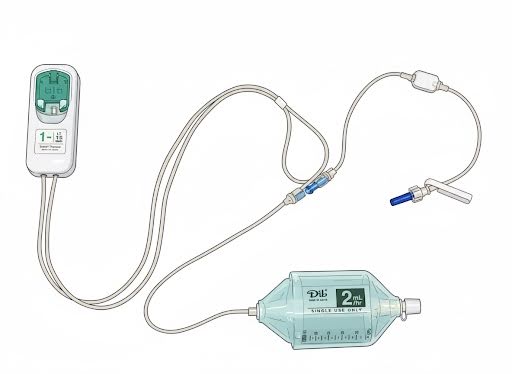
- 〇 鎮痛薬の点滴静脈内注射 (自己調節鎮痛法 IV-PCA)
鎮痛薬を持続的あるいは間欠的に点滴で投与することにより術後の痛みを軽減する効果が期待されます。
術後、痛いとき、 あるいは痛くなりそうなときに、 ボタンを押すことで鎮痛薬が追加で投与できます。
使い方がわかりにくいときはスタッフにお知らせください。
○ 鎮痛薬の内服
鎮痛薬を内服することで術後の痛みを軽減する効果が期待されます。
手術直後の眠気がおさまり、 飲み込む力が回復した後に、鎮痛薬が内服できるようになります。
あらかじめ使える鎮痛薬をご用意していますので、 主治医の指示に従い内服してください
< 麻酔についての詳細 >
麻酔全般について、より詳しいことは以下リンク先をご参照ください
日本麻酔科学会 :麻酔を受けられる方へ
https://anesth.or.jp/users/common/receive_anesthesia?page=1
西宮渡辺病院 麻酔科
https://www.n-watanabe-hosp.jp/department/other/anesthesiology/
退院後も安心の定期健診
退院後も定期的に外来にて、レントゲン検査など、健診を行います。
術後の感染症発症率0.3パーセント以下
当院の医師による高度な医療技術により術後の感染症発症率が0.3%以下を保っています。
当院の人工関節センターご紹介の動画を作成しました。
是非、ご覧ください。
1 人工関節手術はどんな時に?(2分5秒)
2 人工膝関節置換手術について(1分24秒)
3 人工股関節置換手術について(1分)
4 当院の特徴と皆様へのメッセージ(1分36秒)
上記の全編(6分10秒)
人工関節とは
人工関節は、高度に障害された関節表面を金属やセラミックなどでできた人工の関節で置換し、関節機能を回復させる手術です。関節の痛みの原因となっている部分を取り除くため、「痛みを取る」効果が大きいのが特徴です。
そのため生活の範囲や歩行能力が改善します。その結果、旅行やある程度のスポーツなど活動的な生活を取り戻すことが可能になります。
人工膝関節置換手術(TKAとUKA)
膝関節部痛では保存的加療(体重減少、膝周囲筋増強訓練など)やシップ、消炎鎮痛剤処方、あるいはヒアルロン酸関節注射をします。
それでも症状の改善がみられなければ、人工膝関節手術を考慮します。あくまでも手術は最終手段です。
次に人工膝関節置換手術に関してご紹介します。
人工膝関節手術には大きく分けて、2つあります。
膝関節を全部人工関節に置き換える全人工膝関節置換術 TKA (Total Knee Arthroplasty)(図1,2)と悪い箇所だけを置き換える単顆型人工膝置換術 UKA (Unicompartmental Knee Arthroplasty)(図3,4)です。
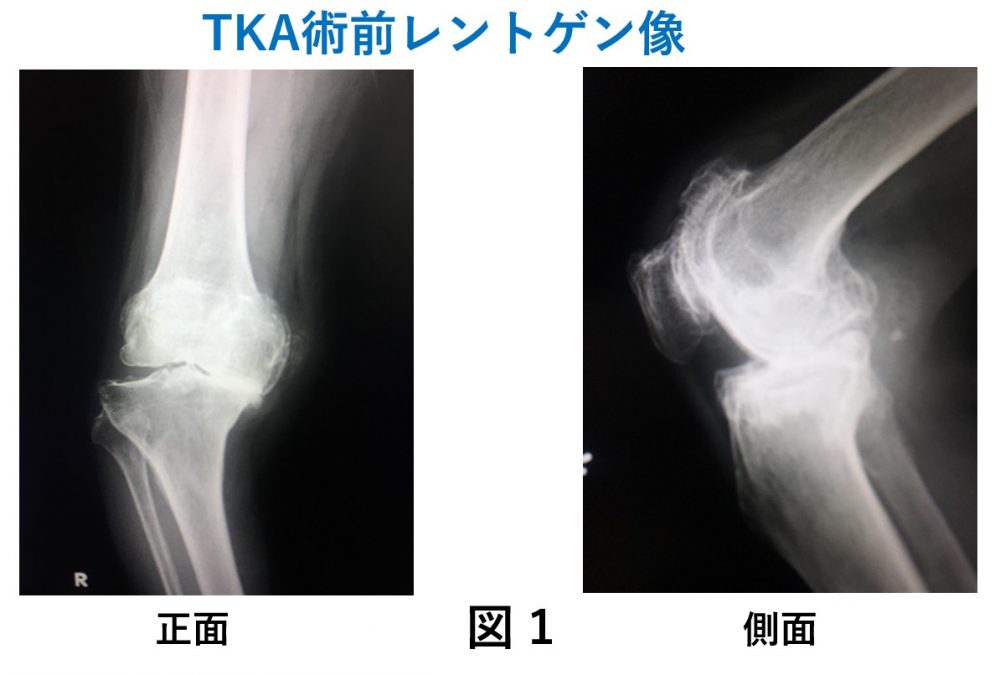

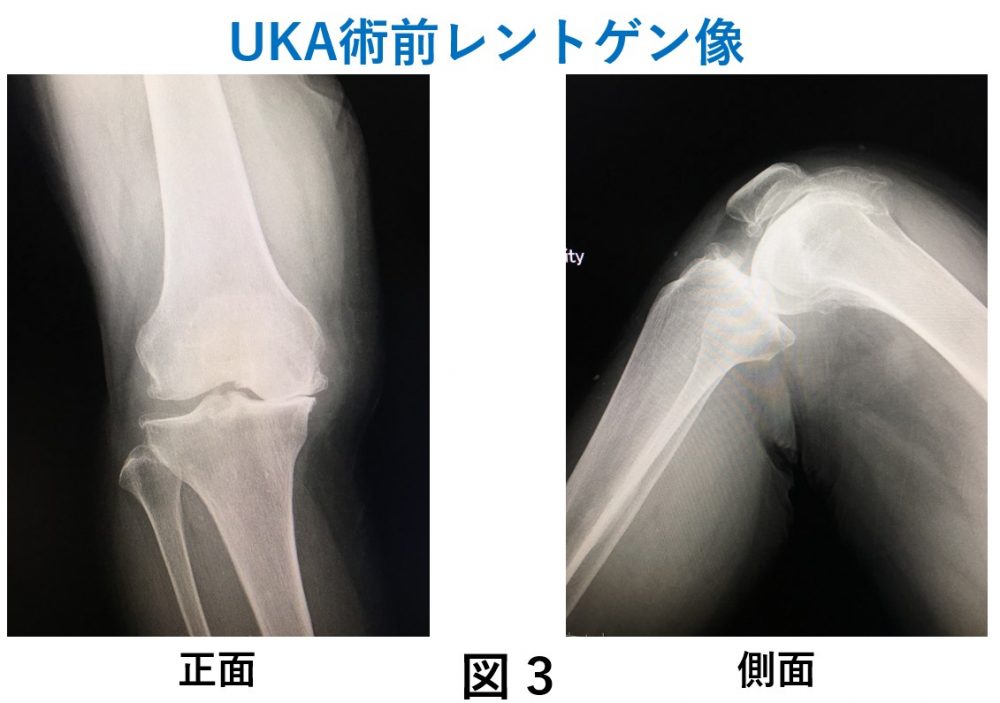

UKAの適応(この手術に適しているかどうか)はほぼ確立しており、人工膝関節全体の約40%以上の適応があります。
日本人はもともとO脚の方が多く、内側の軟骨が消失しO脚変形で来院する方が90%以上います。
日本全体では2011年から2022年にかけてTKAの症例数は1.39倍と伸びているのに対し、UKAは2.83倍と大きく伸びてきています。
しかし、2022年時点で人工膝関節全体ではまだ、UKA比率は13.6%です(図5)
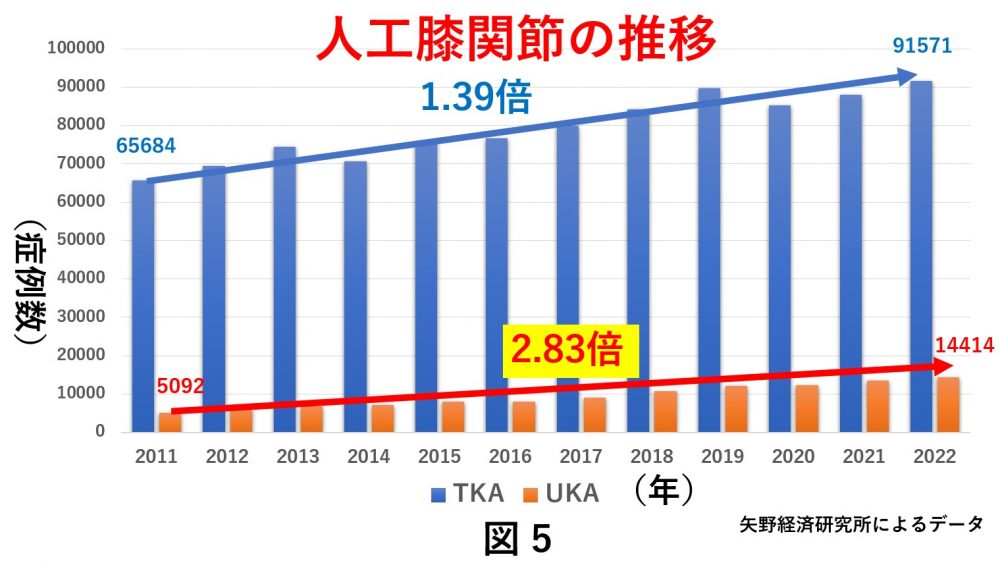
これはUKAの適応と手術手技が難しいと敬遠されているため、UKAを行っている施設が限られていることが一因にあります。
UKAの適応と手術手技に関してはUKAマスターバイブルに詳細を書いています(図6)。
当院でのUKA比率は約40%です。
UKAでは膝関節の大きな4つの靭帯(内側側副靭帯、外側側副靭帯、前十字靭帯、後十字靭帯)が機能していることが適応の1つです。
TKAではほとんどの症例では前十字靭帯は術前より機能していないか術中に切除します。
後十字靭帯を切除する施設もあります。当院では後十字靭帯は温存します。
UKAでは術後もこの4つの靭帯が機能するため、TKAに比してより生理的な膝関節運動が可能であり、可動域も大きくなります。
当科でのTKAの術後屈曲角度は126°に比してUKAの術後屈曲角度は138°と有意に大きくなっており、長期成績も安定しています。
まずは術前検査で手術が必要かどうか、UKAの適応かどうかなどを診察します。
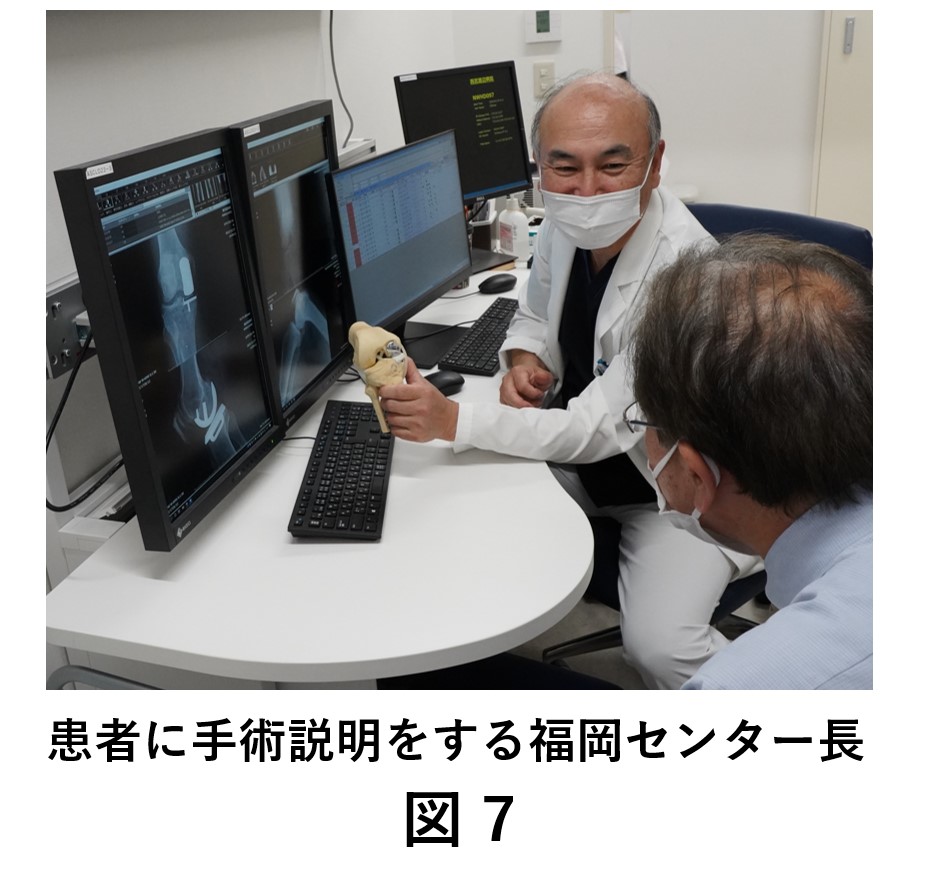
手術となれば丁寧に手術説明をさせていただきます(図7)。
全人工股関節全置換手術(THA)
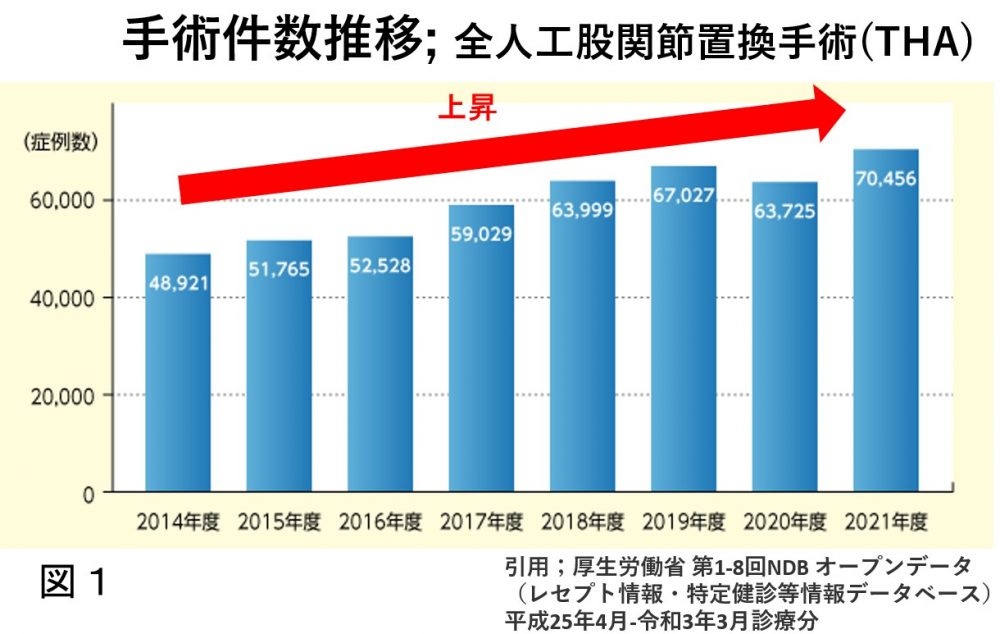
全人工股関節全置換手術(Total Hip Arthroplasty:THA)は、整形外科では一般的に行われる手術療法になってきており、2022年度には、年間8万件の手術が日本で行われており、年々増加傾向にあります(図1)。
手術成績も非常に安定してきており、それほど怖い手術ではありません。
現在では素材の進歩によって人工関節の耐久性が格段に向上しているため、20-30年成績も出てきており、これからますます耐久性の向上が期待されております。
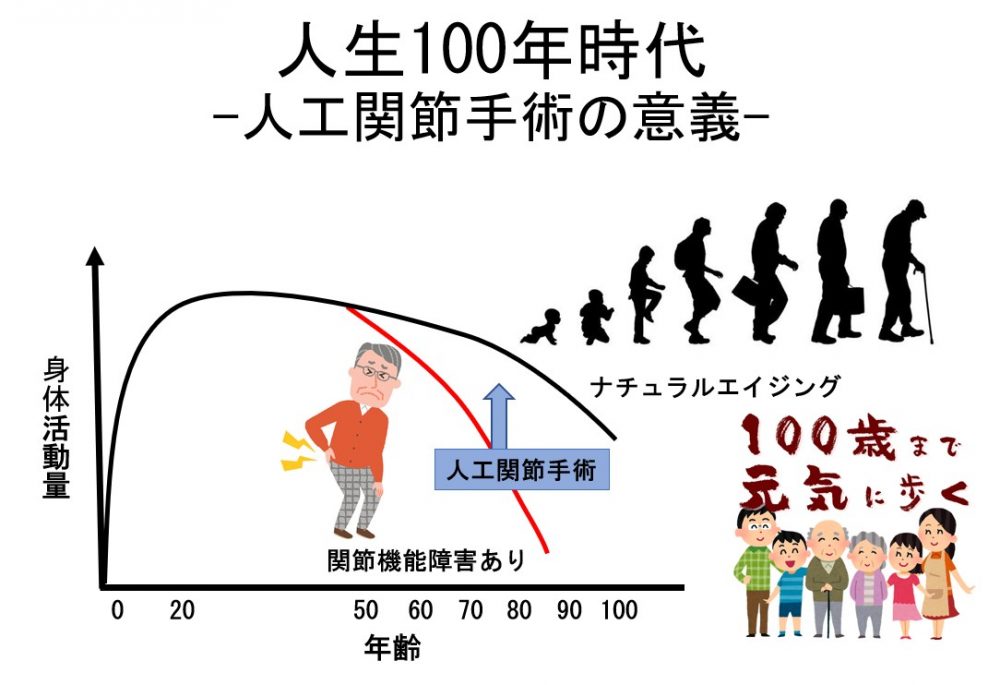
人生100年時代といわれる時代になり、ヒトが自分らしく生きるために、歩くという機能、健康寿命をいかに伸ばすかということは、非常に大切であると考えております。
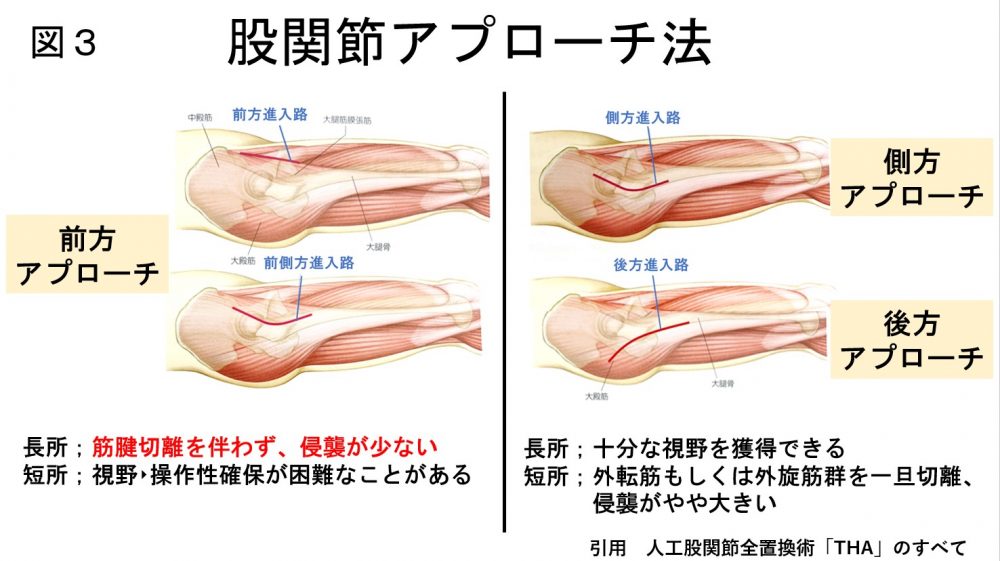
人工股関節手術は、アプローチ方法により、筋肉・関節を温存する手術方法が開発されております。
筋肉を温存することで、術後の痛みが少なく、術後の入院期間も短縮されると報告されております。
我々も出来る限りの温存手術を心がけており、早期退院を目指しております(図3)。
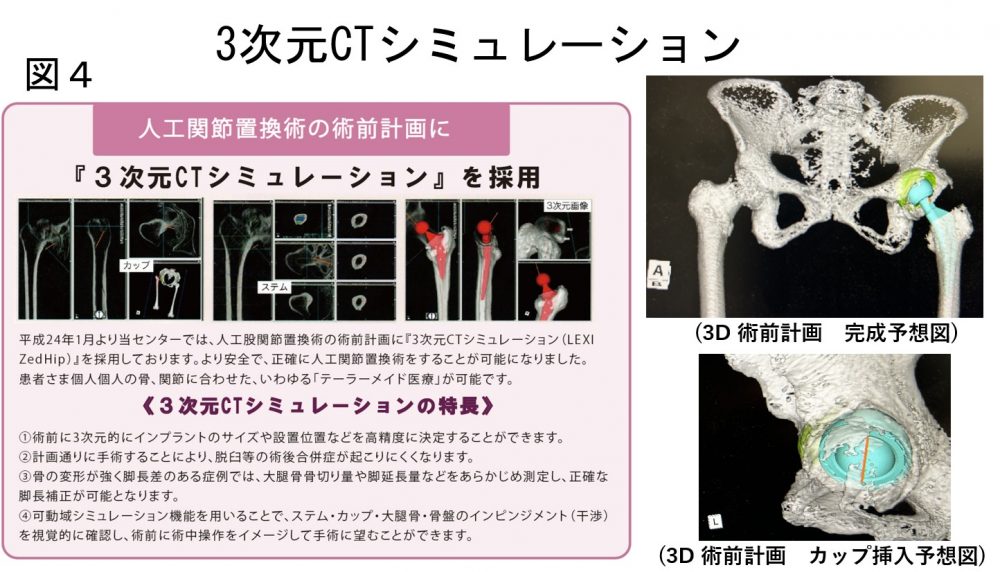
また患者に適した人工股関節インプラントを検討するために、術前に3次元CTシミュレーションを用いております(図4)。
術前にしっかりと手術計画をすることが、人工股関節の問題点であった脱臼についても、すこしでも解消できると考えています。
患者さんに適した手術療法を選択し、早期に退院が出来ることをモットーに、日々我々は手術手技向上に精進をしております。
現在、当院ではTHA手術は以下の患者を対象に主に行っております。
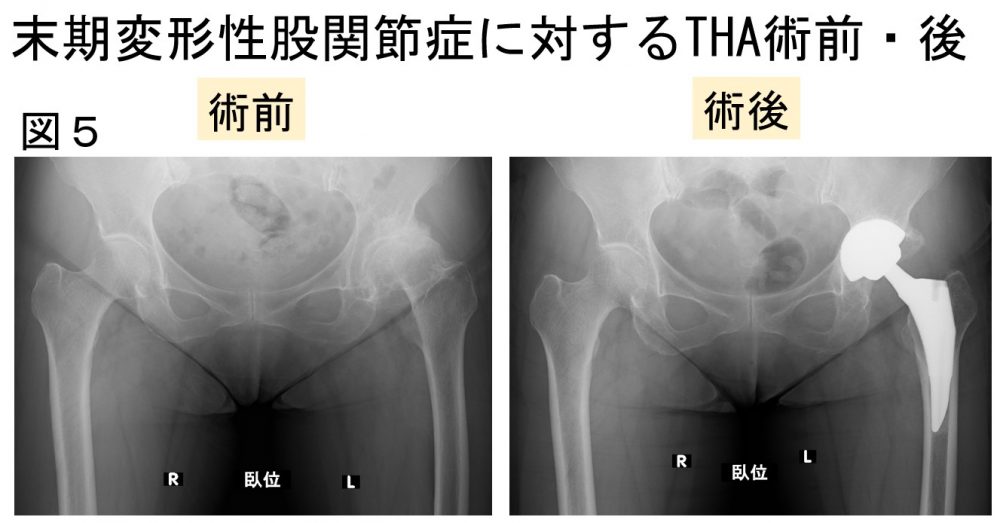
・末期変形性股関節症・臼蓋形成不全症を含む(図5)
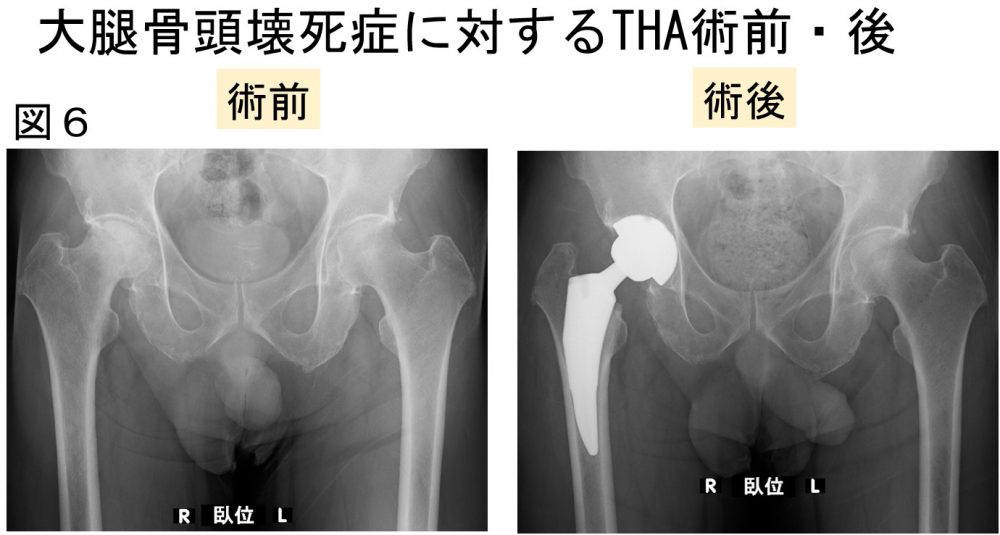
・大腿骨頭壊死症(図6)
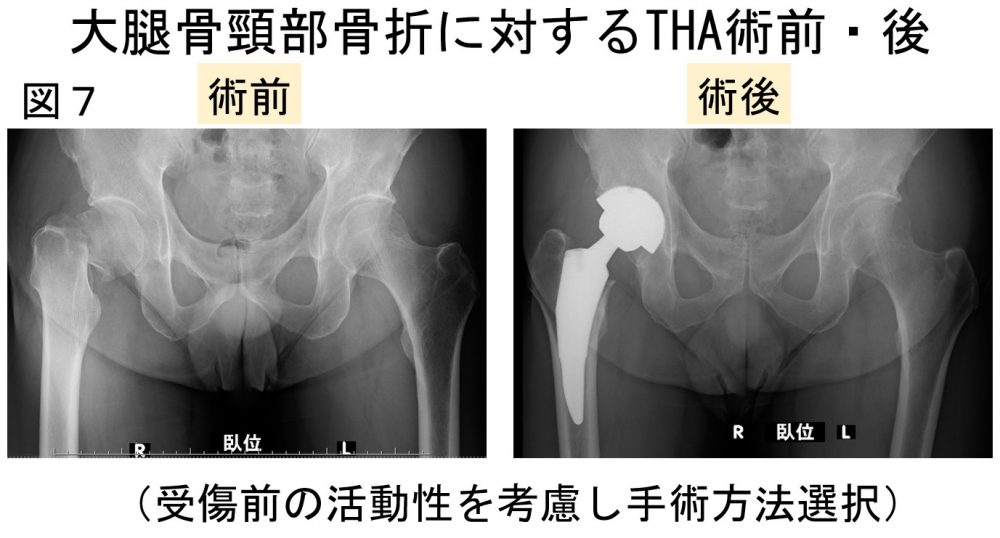
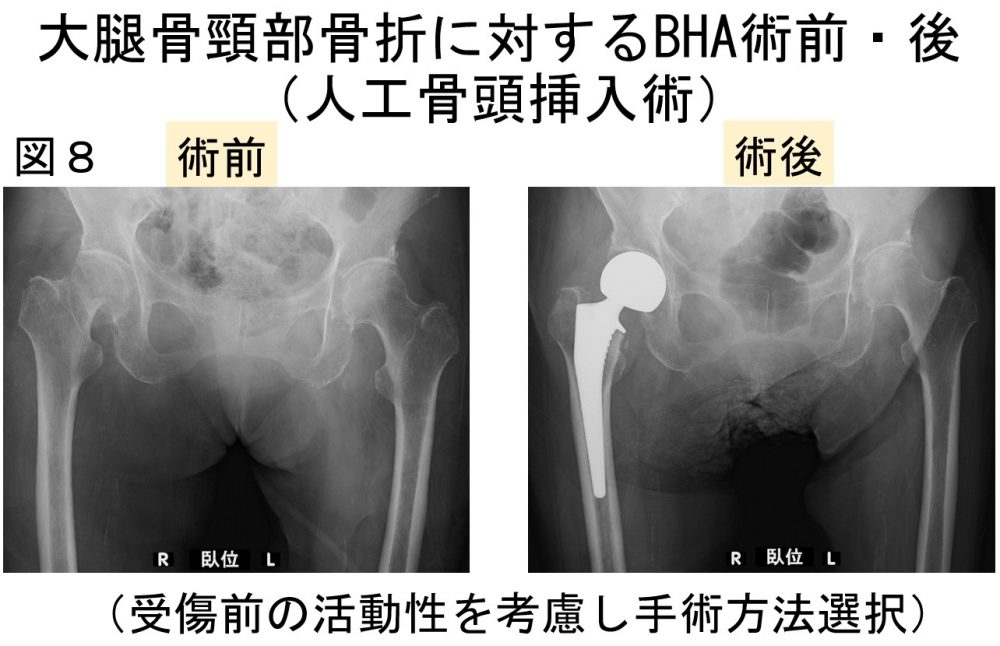
・大腿骨頸部骨折(受傷前の活動性に応じて検討)(図7,8)
術後は、疼痛管理も積極的に行っており、痛みがでる前に痛みを抑えることを目標にし、早期のリハビリテーションにつなげております。
手術後3ヶ月後には、股関節に対する日常生活の制限を設けておらず、活動性に応じて日常生活を楽しんでいただけます。
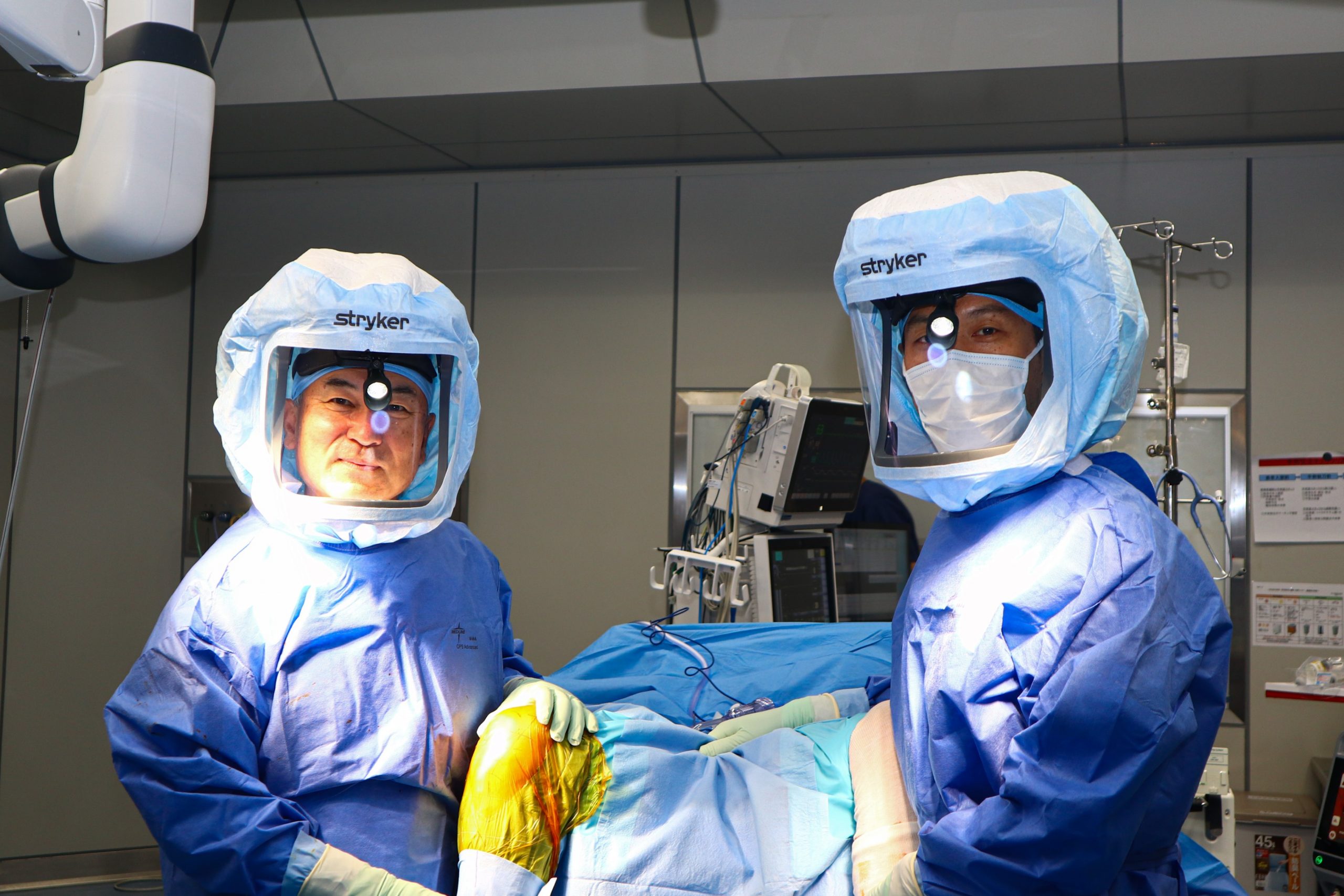
手術は人工関節センターのチームで行います(図8)。是非当科へ来院ください。

西宮人工関節センター
平成21年4月より西宮人工関節センターが西宮渡辺病院内に新しく併設されました。
また令和4年現在、14年目を迎え、人工関節手術数も、累計 1,800例を超えました。
西宮人工関節センターでは 次の5つを実践しています
- 感染予防のため、手術場はBio Clean Room (BCR)で宇宙飛行士が着るような防護服を着用して手術を行っています
- 出血対策として回収式自己血輸血を行い、いわゆる他人からの輸血を回避しています
- 手術侵襲を最小限に抑える最小侵襲手術(MIS)を行い、手術翌日より歩行訓練開始など、早期リハビリテーションを行っています
- 深部静脈血栓予防のため、手術中から健側に、術後両側に弾力ストッキングとフットポンプを装着と術後早期リハビリテーションを行っています
- 術後疼痛に対して、術後2日間は経静脈的に自己調整による管理を行っています
2023年9月より、外来診療ブースが変更になりました。
-

受付も会計も新しくなりました
-

外来の看護師さんとクラークさん

新しい外来の待合室とリハビリテーションのスタッフ達

-

福岡センター長の元、看護師とリハビリスタッフを対象に早朝から勉強会を開催しています。